HOME 患者・ご家族の皆さま 再発率を下げる新技術「PDD」について
再発率を下げる新技術「PDD」と膀胱がん手術後の経過について紹介いたします。(PDD:photodynamic diagnosis=光力学診断)
→膀胱がんに対する光力学診断(PDD)実施可能施設一覧はこちら
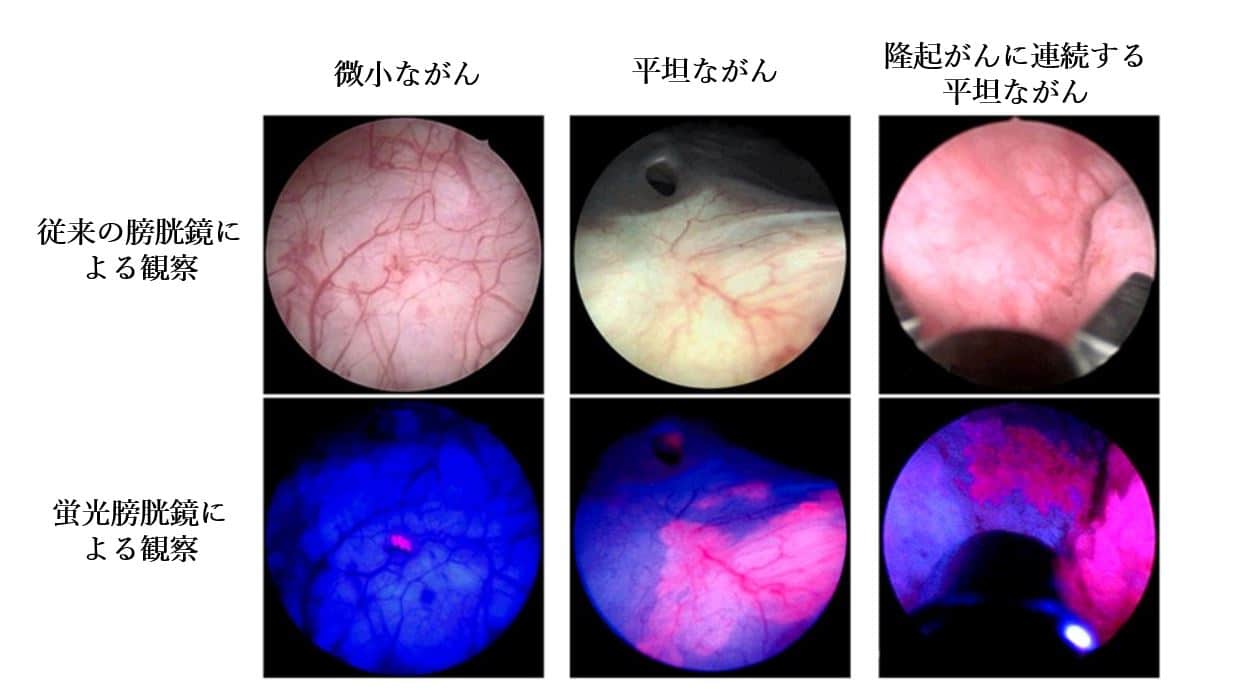
*内視鏡写真は、高知大学泌尿器科井上啓史教授のご厚意により提供いただきました
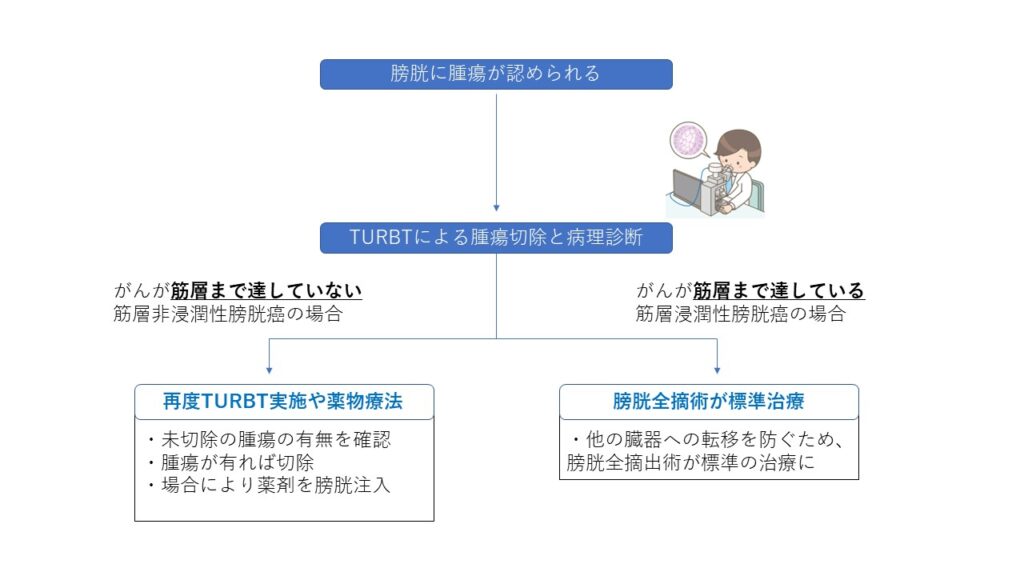
膀胱がんの7割を占めているのが、膀胱の筋肉の層までがんが達していない「筋層非浸潤性膀胱がん」です。その治療では「経尿道的膀胱腫瘍切除術(TURBT)」という、尿道から内視鏡を挿入し、電気メスで膀胱内のがんを切除する手術が行われます。手術時間は1時間程度で、2~4日の入院が必要です。
がんプラス ウェブページ参照(2024.01.09確認)
https://cancer.qlife.jp/bladder/bladder_feature/article4616.html
しかし、見つけることが難しい小さいがんや、平坦な箇所に横に広がるようながんの場合は範囲を特定するのが難しい場合が少なくなく、そのことが再発のリスクになるとも言われています。膀胱がんの専門家の先生方により、科学的根拠に基づいて作成された「膀胱癌診療ガイドライン」にも、小さながんや平坦ながんは見つけにくい旨の記載があります。
*診療ガイドラインとは
診療ガイドラインは、科学的根拠に基づき系統的な手法により作成された推奨を含む文章です。治療や検査の方法に関する最良と考えられる推奨の程度が提示されており、基本的にはこれに基づく治療が行われます。しかし、診療ガイドラインに書かれている内容は強制ではなく、これに沿った治療を必ず行わなければならないわけではありません。
「一人ひとりにとっての最適な治療」の選択においては、がんの治療だけでなく、治療が始まってからの生活のことも含めて、その人が何を大切にしたいかがポイントになります。個々の患者さんにとって最適な治療は、体の状態をよく検査し、治療後の生活なども考慮の上、ガイドラインを参考に患者さんと医療者がコミュニケーションをしながら決定されることが望ましいです。
国立がん研究センター がん情報サービス ウェブページ参照(2024.01.09確認)
https://ganjoho.jp/public/knowledge/guideline/index.html
最近では、がんを見つけやすくする新技術が日常診療で利用可能となっています。
光力学診断(PDD)は、がん細胞がある条件下で特定の蛍光物質を蓄積することを利用し、特定の波長の光を照射することでがん細胞だけが赤い蛍光を発するという現象を利用した技術です。これにより小さながんや平坦ながんをより見つけやすくなります。
実際に膀胱癌診療ガイドラインにおいても、「PDDは膀胱再発率の低下につながることから推奨される」との記載が有り、PDDの活用が強く推奨されています。
PDDについてはこちらのページもご参照ください。(リンク「がんを見つける新技術について」)
同じく光の力を使ったがんを見つける技術として狭帯域光観察(narrow band imaging:NBI)があります。
がんは血管の新生が強く表れるため、膀胱がんも周りに細い血管が豊富に見られます。NBIは血液に吸収される特定の2つの波長の光を当てて血管を強調することで、細かな変化を表示する技術です。その結果、特定の薬剤を用いなくてもがんの位置などが推定できるため、通常の光の観察では見えにくい小さながんが発見しやすくなります。膀胱癌診療ガイドラインにおいても「NBIは癌検出率を改善させる」旨の記載があります。
国立がん研究センター がん情報サービス ウェブページ参照(2024.01.09確認)
https://ganjoho.jp/public/cancer/bladder/treatment.html
前項で述べましたTURBTは筋層非浸潤性膀胱がんの標準治療となりますが、膀胱を温存する治療であるために、将来的に膀胱内に再発することがあります。
再発リスクの低いものでも3割程度、再発リスクの高いものになると8割近くの患者さんが再発をきたし、再びTURBTを行わなければならなくなります。これほど再発率の高いがんは他にありません。もし再発したがんが筋層まで入り込んでしまった場合は、膀胱全摘出術が基本的な治療となります。
日本癌治療学会がん診療ガイドライン ウェブページ参照(2024.01.09確認)
http://www.jsco-cpg.jp/bladder-cancer/guideline/#I
それゆえに、筋層非浸潤性膀胱がんの患者さんは、TURBT後に以下の検査・治療が必要になるケースがあります。
・原則として3か月ごとの膀胱鏡検査・尿細胞診
・再発予防のための治療が必要 例:抗がん剤やBCG(ウシ型弱毒結核菌)という薬の膀胱内注入
・場合によっては2-3か月後にふたたびTURBTが必要
3か月ごとの膀胱鏡検査を受けるのは大変ですし、再発予防の治療というのも副作用が時々起こります。再発を繰り返し、何度もTURBTを受けねばならない患者さんもおられます。
がんを見つける新技術の活用によって、このような患者さんの負担を減らすことができる可能性があります。なお、患者さんの併発疾患や既往歴・合併症などによってはPDDが実施できない場合があります。
また、PDDは専用の機器を有する医療機関でないと実施できません。