HOME 患者・ご家族の皆さま 悪性神経膠腫の治療
【悪性神経膠腫の治療】
悪性神経膠腫の治療は、①外科手術、②放射線治療、③薬物療法が行われます。
① 外科手術
悪性神経膠腫の外科手術は、2つの目的があり、1つは、摘出した病変を病理検査および遺伝子検査を行い正確な診断をつけること、2つめは、脳腫瘍を安全で可能な範囲を摘出することにより、周囲脳への圧迫を解除し、症状を和らげることです。
一般的に、腫瘍を摘出するほど、予後(術後の経過)が良くなると言われています。そのため、多くは、開頭術により、直接脳腫瘍を確認しながら摘出しますが、悪性神経膠腫は、周囲正常脳に深くしみ込んで発育するため、手術の際には、周囲の脳機能を守りながら、可能な限り摘出することが求められます。また、脳の深部に存在する脳腫瘍の場合には、開頭術により大きく摘出するのではなくて、診断をおこなうため、頭部に小さい穴をあけて、手術用の針を用いて、ごく一部だけ脳腫瘍を摘出することもあります。手術においては、安全に行うために、下記のような様々な手術支援システムを使用することがあります。
・術中ナビゲーション
安全に手術を行うために、事前に撮影したCTやMRIの画像情報やカメラの情報を重ね合わせ、腫瘍の場所や手術がどの部位で行われているのかを立体的な画像としてリアルタイムに位置を確認しながら慎重に手術を行う方法です。
・蛍光ガイド下手術
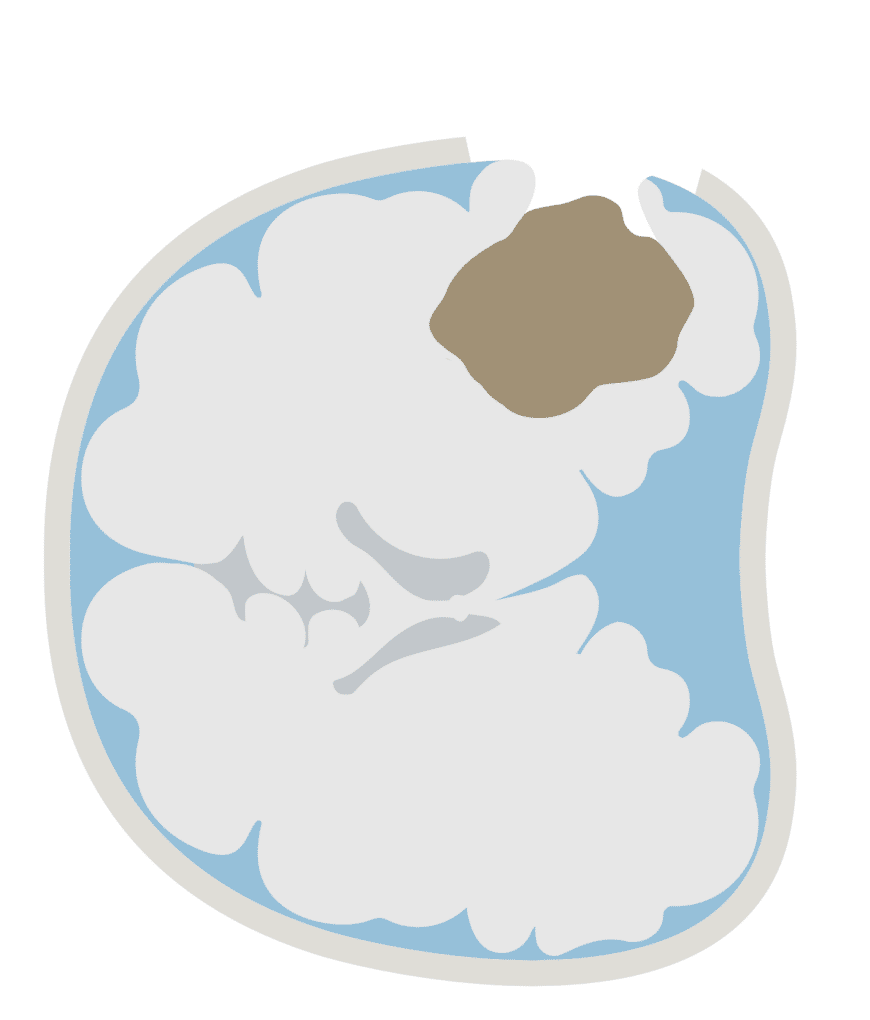
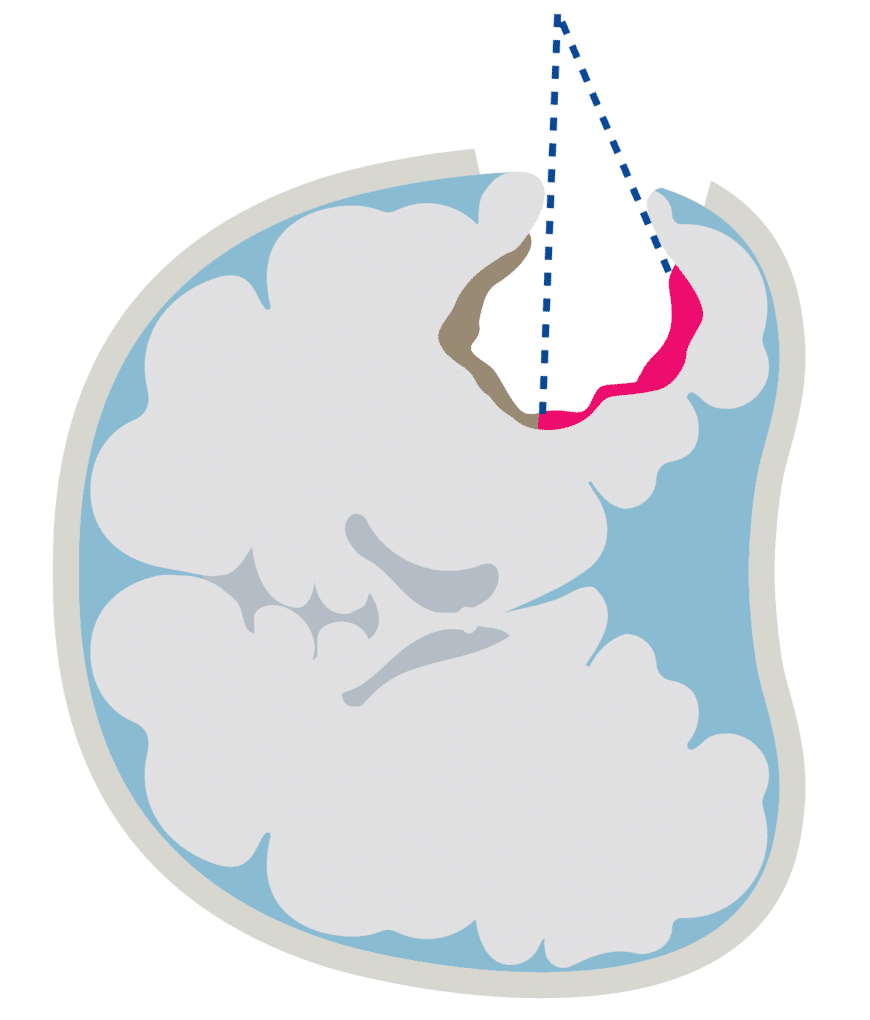
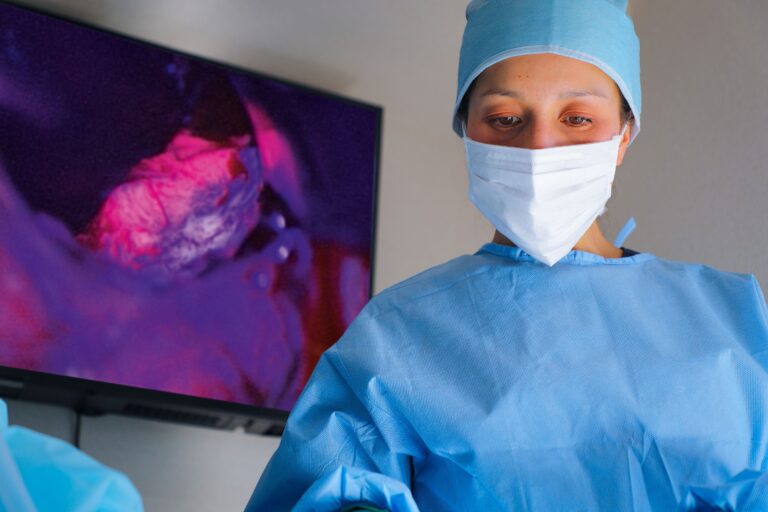
悪性神経膠腫は周囲に浸潤しながら発育します。そのため、手術中に脳腫瘍かどうか見分けがつかない場合があります。その際には、手術前に5-ALA(5-アミノレブリン酸塩酸塩)を服用し、特定の波長の光(青色)を腫瘍部位に照射することで、腫瘍の蛍光(赤色)により、腫瘍を可視化できる技術です。(図2、3)

・術中MRI(CT)
手術の際に、どの程度、脳腫瘍が摘出できたかを確認するため、手術室内に設置してある頭部MRI(CT)で確認し、手術を行う方法です。
・電気生理モニタリング
ヒトの脳には、さまざまな重要な神経が走行しています。これらの神経機能を守ために、直接脳や神経を刺激したり、手術中に脳波をとりながら、神経機能が問題ないかどうかを確認しながら行う技術です。
・覚醒下手術
脳は言語や運動など、様々な高次機能を司る中枢であることから、手術によりこれらの機能に影響が出ないよう、脳の機能を調べながら手術が行われることがあります。手術中に、麻酔を浅くして、痛みがないように処置をしながら、患者さんが目を覚ました状態にして、脳を刺激して、会話や手足の動きに問題がないかを確認しながら手術を行う手技です。
・光線力学療法(PDT)
光線力学療法は、光感受性物質にレーザーを照射することで起こる光化学反応を利用し、腫瘍を治療する方法です。悪性神経膠腫の外科手術の際、腫瘍に取り込まれるタラポルフィリンナトリウムという光感受性物質とレーザーを用いて、周囲脳に深くしみ込んだ脳腫瘍を死滅させる治療法です。
② 放射線治療
放射線治療は、体の外から放射線を照射して腫瘍を治療する方法です。
悪性神経膠腫の場合、手術後に薬物療法などと組み合わせて行われることがあります。
③ 薬物療法
神経膠腫の種類やグレードにより、薬物療法が行われる場合があります。放射線治療と組み合わせて行われることが多いです。最近では、脳腫瘍の遺伝子異常に応じて、薬物療法を個別に選ぶ場合もあります。
5-ALA(5-アミノレブリン酸塩酸塩)を服用すると、がん細胞などの腫瘍細胞において蛍光物質が蓄積します 1) 。特定の波長の光(青色)を照射することでがん細胞だけが赤く蛍光するという現象を応用した技術です。
1) Kitajima et al. Sci Rep. 2019 Jun 17;9(1):8666.
腫瘍由来の蛍光を観察することで、腫瘍の広がりを認識できます。この蛍光観察から得られた情報は、最大限の腫瘍切除や切除する範囲の決定に貢献します。この技術は光力学診断(PDD)と呼ばれており、泌尿器科領域でも使用されるなど、その利用が拡大しつつあります。
詳しくはこちらもご参照ください。(https://www.sbipharma.co.jp/photodynamic-diagnosis/)
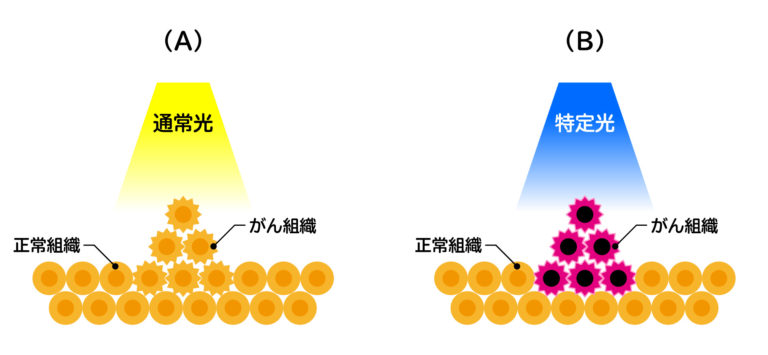
図4: 光力学診断(PDD)
がんの光力学診断(PDD)のイメージ図を示しました。PDDとは、通常の光でがんを照らしても正常組織もがん組織も光りません(A)が、PDDではある特定の波長を病変部にあてて、がん組織だけを特異的に光らせる最新の診断方法です(B)。
(産業医科大学病院 副院長/産業医科大学 脳神経外科 教授 山本 淳考先生監修)